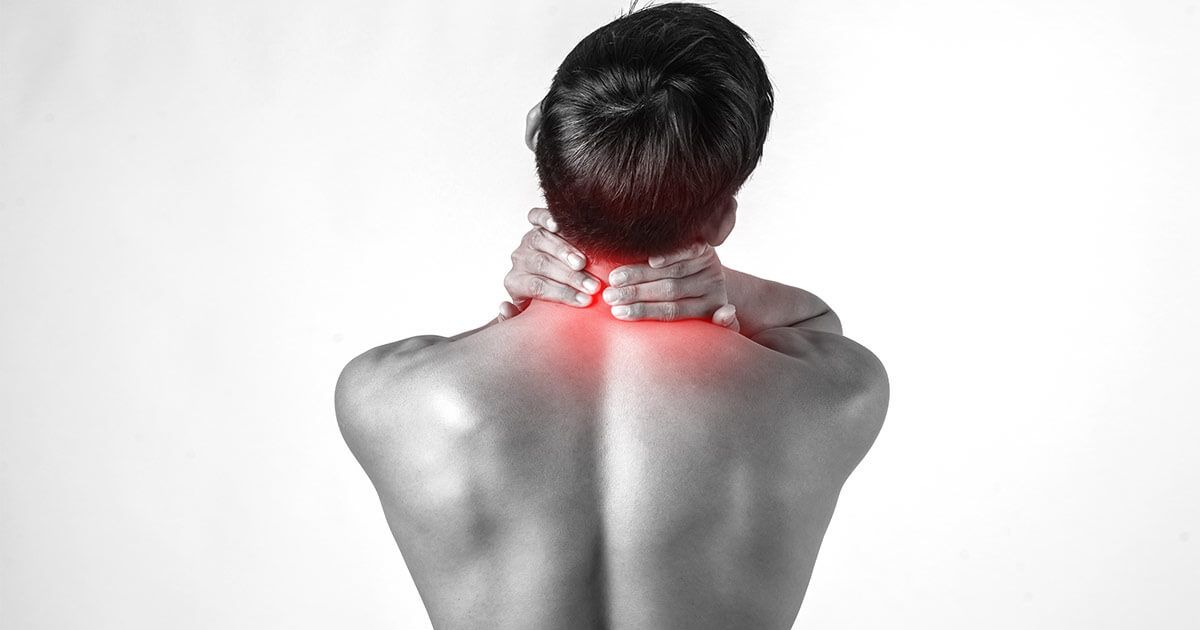
Contrattura muscolare al collo: Postura e prevenzione da tenere a mente
Ore e ore piegati su dispositivi tecnologici hanno ormai modificato molte abitudini quotidiane. Assumere una postura adeguata non è solo una buona pratica, ma una necessità per evitare fastidiosi dolori cervicali. Le posizioni che adottiamo ogni giorno giocano un ruolo cruciale nella salute del nostro corpo. Numerosi studi hanno evidenziato come un allineamento scorretto della colonna vertebrale possa portare al sovraccarico dei muscoli del collo, generando tensioni dolorose.
Adottando una postura migliore, non solo si riducono i rischi di dolore muscolare, ma si guadagna anche in termini di benessere. I consigli degli esperti includono tenere lo schermo del computer all’altezza degli occhi, usare sedie che supportano la schiena e concedersi pause frequenti durante il lavoro.
Differenze tra postura corretta e scorretta
Per adottare una postura corretta, occorre prestare attenzione ad alcuni dettagli che, alla lunga, migliorano il nostro stato fisico complessivo:
- Posizionare il monitor all’altezza degli occhi: fondamentale per evitare movimenti del collo inutili.
- Mantenere la schiena dritta e ben appoggiata: riduce lo stress sulla colonna vertebrale.
- Fare pause frequenti: essenziale per minimizzare la tensione muscolare accumulata.
Esplora come piccoli cambiamenti nella postura possano prevenire disturbi significativi legati al collo. Approfondisci l’argomento della contrattura muscolare e dei rimedi.
Ripercussioni di una postura sbagliata
Trascurare una postura corretta può portare a conseguenze ben più durature del semplice mal di schiena momentaneo. Le posture errate si manifestano spesso con dolori persistenti al collo, che possono irradiarsi fino alla testa, causando emicranie. Se non affrontati tempestivamente, questi dolori possono cronicizzarsi, compromettendo la propria mobilità e, più in generale, la qualità della vita.
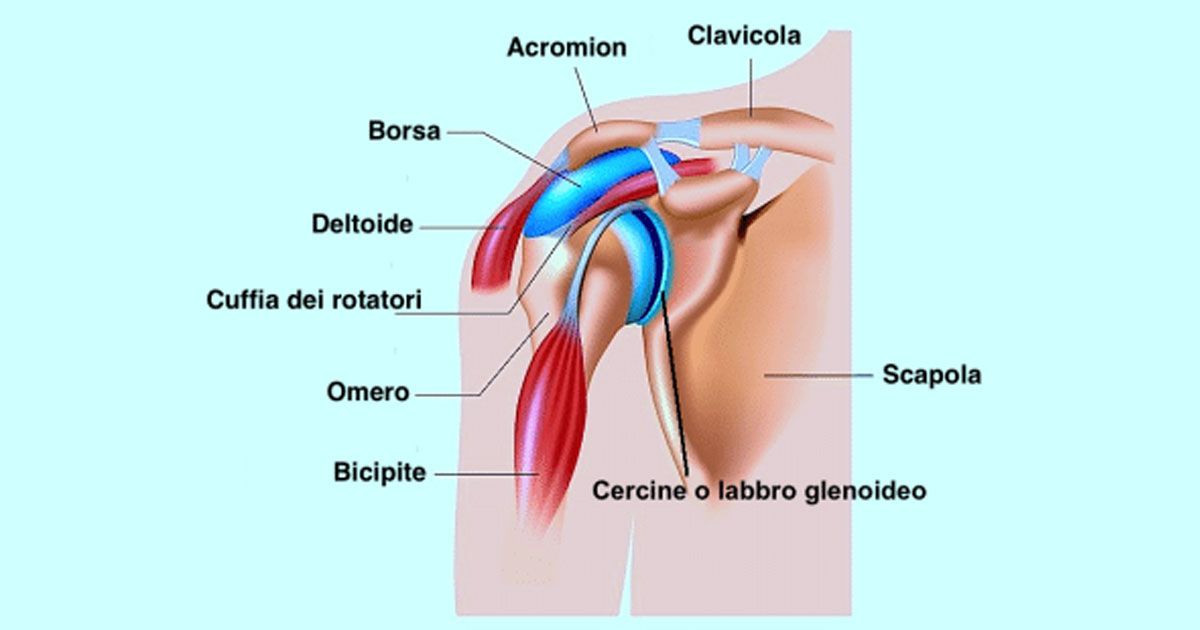
Postura e tensioni muscolari
La postura è decisiva nella distribuzione del peso corporeo e nell’interazione tra i muscoli del collo. Un assetto scorretto sovraccarica alcuni muscoli, dando origine a tensioni che, alla lunga, si trasformano in contratture. Rivedere la propria postura e adottare metodi preventivi, come lo stretching o pause frequenti, è un ottimo modo per evitare questi fastidi.
Trattamenti Fisioterapici per alleviare la contrattura muscolare al collo
Quando la contrattura muscolare al collo è già presente, rivolgersi a un fisioterapista qualificato è essenziale per trattare la condizione e ridurre i sintomi. Tra i trattamenti più efficaci troviamo:
Manipolazioni fisioterapiche
Le manipolazioni fisioterapiche sono tecniche manuali che mirano a rilassare i muscoli e migliorare la mobilità articolare. Queste tecniche includono massaggi specifici e movimenti controllati che aiutano a sciogliere le tensioni muscolari.
Tecarterapia
La tecarterapia è una terapia strumentale che utilizza energia elettromagnetica per stimolare i processi di guarigione del corpo. Questa tecnica riduce l’infiammazione e il dolore, favorendo il rilassamento dei muscoli contratti.
Metodo Posturale Mézières
Il Metodo Mézières è una tecnica di rieducazione posturale che lavora sull’allungamento delle catene muscolari. Questa tecnica mira a correggere le disfunzioni posturali e a ridurre la tensione muscolare, alleviando così la contrattura cervicale e migliorando la postura globale del paziente.
Consultare un Fisioterapista per un piano di trattamento personalizzato
Per affrontare efficacemente le contratture muscolari al collo, è sempre consigliabile rivolgersi a un fisioterapista qualificato. Grazie a una valutazione personalizzata, il fisioterapista può identificare le cause specifiche della contrattura e proporre un piano di trattamento adeguato, integrando diverse tecniche per ottenere un risultato duraturo.