Complicanze nella protesi totale di spalla inversa: Analisi di un caso clinico e considerazioni per la pratica Ortopedica
Articolo ispirato e rielaborato da:
Busatto C., Colombo P., Barducci N., Salini V., Belluati A. (2025). Reverse Total Shoulder Arthroplasty (RTSA) Complications: A Case Report of Post-Traumatic Glenosphere Mobilization Due to Connector Ring Rupture. GIOT. DOI: 10.32050/0390-0134-N1076.
Nota legale: questo contenuto è una rielaborazione originale, non riproduce in alcun modo il testo dell’articolo originale e ne rispetta pienamente il copyright.
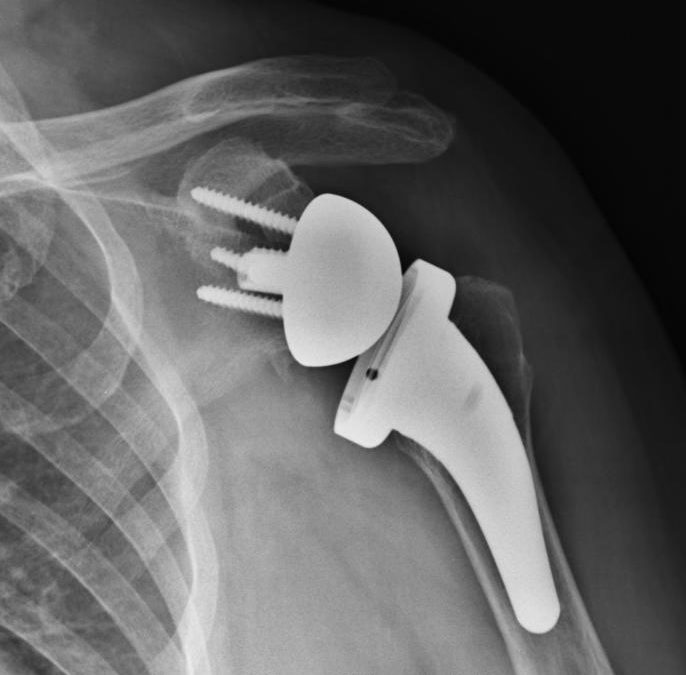
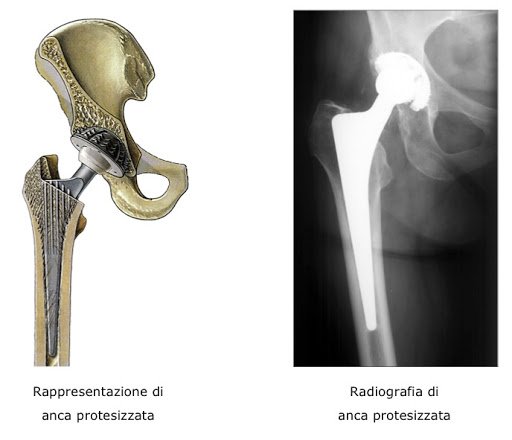
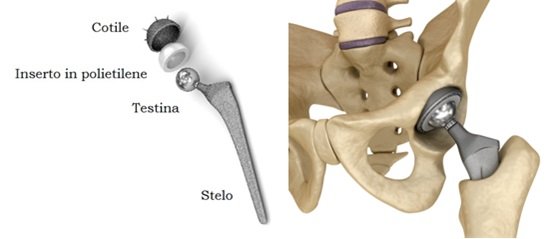
La protesi totale di spalla inversa (RTSA) rappresenta una delle soluzioni chirurgiche più efficaci per trattare artropatie complesse della cuffia dei rotatori, artrosi avanzata e gravi instabilità. Il suo meccanismo, basato sulla medializzazione e distalizzazione del centro di rotazione, permette al deltoide di sostituire in parte la funzione dei tendini della cuffia, migliorando forza e mobilità.
Sebbene negli ultimi anni la RTSA abbia registrato tassi di successo molto elevati, le complicanze non sono rare e richiedono un approccio clinico attento. Una delle problematiche più significative riguarda il fallimento della componente glenoidea, spesso causa primaria di re-intervento chirurgico.
La complessità delle complicanze della RTSA
Tra le complicanze più note associate alla protesi inversa di spalla troviamo:
- instabilità protesica;
- fallimento meccanico delle componenti;
- mobilizzazione del baseplate glenoideo;
- fratture peri-protesiche;
- infezioni (1–10% dei casi);
- notching scapolare;
- usura o rottura delle componenti.
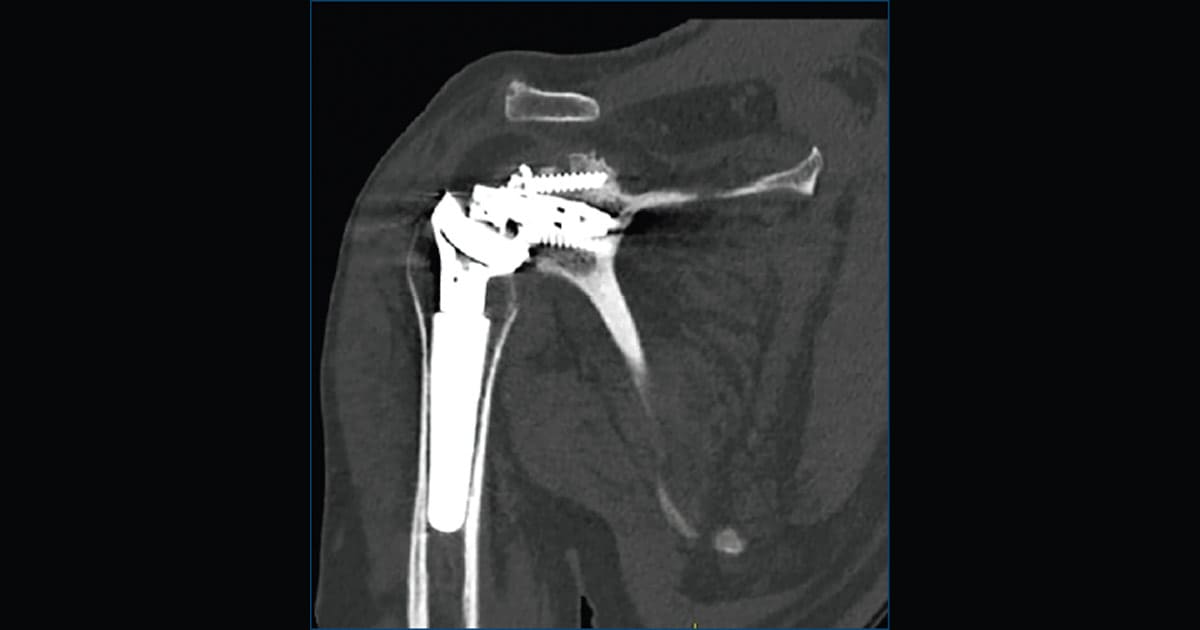
In letteratura, il fallimento della glenosfera e del sistema di connessione è un evento raro, ma clinicamente rilevante. Il caso analizzato dagli autori del GIOT documenta un meccanismo di rottura finora poco descritto: la frattura dell’anello di connessione tra glenosfera e baseplate, con conseguente mobilizzazione ricorrente.
Il caso clinico: cosa insegna alla pratica ortopedica
Nel caso pubblicato, un paziente sottoposto a RTSA ha sviluppato instabilità ricorrente e ripetute mobilizzazioni della glenosfera. Nonostante un primo intervento di revisione, la problematica è riapparsa dopo un trauma, fino a richiedere una seconda revisione.
L’esito intraoperatorio ha evidenziato:
- rottura dell’anello di connessione;
- metallosi peri-protesica;
- formazione estesa di tessuto cicatriziale;
- mobilizzazione della vite craniale del baseplate.
La sostituzione dei componenti danneggiati, associata a un’adeguata stabilizzazione, ha permesso di ripristinare funzionalità e ROM.
Perché questo caso è clinicamente rilevante
Il caso descritto sottolinea una problematica raramente riportata: il cedimento del sistema di connessione come causa primaria di instabilità post-operatoria.
Percentuali chiave dalle evidenze scientifiche:
- Frequenza complicanze RTSA: 8–22%
- Fallimento componente glenoidea: 13–27%
- Instabilità post-RTSA: 3,6%
- Necessità di revisioni successive: fino al 27%
Questo tipo di complicanza richiede una diagnosi precoce e un approccio chirurgico mirato, dato che la mobilizzazione della glenosfera può configurarsi come un processo progressivo favorito da micromovimenti e usura cronica.
Diagnosi e gestione clinica
Il sospetto clinico deve sorgere soprattutto in presenza di:
- dolore persistente dopo RTSA,
- episodi di instabilità,
- riduzione del ROM,
- recenti traumi della spalla,
- radiografie o TC suggestive di mobilizzazione della componente glenoidea.
Radiografie comparative e TC svolgono un ruolo fondamentale nel valutare la posizione della glenosfera e il grado di allentamento della componente.
La revisione chirurgica deve mirare a:
- rimuovere componenti danneggiati,
- ripristinare la stabilità meccanica,
- correggere eventuali difetti ossei,
- riposizionare una glenosfera adeguata,
- impiegare eventuali viti più lunghe o connettori stabili.
Impatto sulla riabilitazione
Dopo una revisione di RTSA, è essenziale seguire un protocollo riabilitativo graduale, che include:
- immobilizzazione iniziale (15–30 giorni secondo protocollo),
- mobilizzazione passiva controllata,
- riattivazione del deltoide e della muscolatura scapolare,
- progressione verso esercizi attivi e rinforzo funzionale.
Supporti ortopedici utili nel post-operatorio
Sebbene non possano prevenire complicanze meccaniche legate alle componenti, i tutori di spalla forniscono stabilità e protezione durante la fase critica di guarigione.
Consigliato per i pazienti post-RTSA o post-trauma:
Questi dispositivi aiutano a limitare movimenti indesiderati e ridurre il rischio di microtraumi nelle prime fasi post-operatorie.
La mobilizzazione della glenosfera dovuta alla rottura dell’anello di connessione rappresenta una complicanza rara ma clinicamente significativa della RTSA. Il caso descritto sottolinea l’importanza di:
- un attento follow-up,
- diagnosi tempestiva delle instabilità,
- valutazione accurata delle componenti,
- adeguata strategia chirurgica nelle revisioni.
Una gestione integrata tra ortopedico, radiologo e fisioterapista permette di ottimizzare i risultati e migliorare la qualità della vita del paziente.
Tabella Riassuntiva delle Complicanze nella Protesi Totale di Spalla Inversa
| Complicanza | Incidenza Stimata | Note Cliniche |
|---|---|---|
| Instabilità | 3,6% – 38% | Prima causa di revisione; maggiore rischio in pazienti con insufficienza cuffia. |
| Mobilizzazione componente glenoidea | 13% – 27% | Critica in termini biomeccanici; può richiedere revisione. |
| Fallimento meccanico glenosfera | 0,6% – 3,2% | Inclusa rottura dell’anello di connessione come nel caso presentato. |
| Fratture peri-protesiche | Fino al 15% | Coinvolgono spesso acromion e spina scapolare. |
| Infezioni | 1% – 22% | Grave complicanza che può richiedere revisione o espianto. |
| Usura / Metallosi | Rara | Associata a contatto metallo-metallo o a rotture di componenti. |
Schema Visivo: Sintesi del Caso Clinico
Paziente: Uomo con storia di artropatia e pseudoparalisi
Primo intervento: RTSA con componente LIMA SMR Reverse®
Complicanza precoce: Mobilizzazione del baseplate → Revisione
Complicanza tardiva: Trauma + dislocazioni ricorrenti → nuova mobilizzazione
Reperto chiave: Rottura dell’anello di connessione + metallosi → meccanismo raro
Soluzione chirurgica: Sostituzione glenosfera + vite craniale più lunga + inserto lateralizzante
Esito: Buona stabilità e recupero ROM nel follow-up
Consigli Utili per Pazienti Sottoposti a RTSA
- Evitare movimenti bruschi nelle prime 6–8 settimane.
- Utilizzare tutori di spalla certificati per immobilizzazione controllata.
- Eseguire fisioterapia controllata da un professionista specializzato in spalla.
- Monitorare eventuali episodi di instabilità o rumori articolari anomali.
- Segnalare immediatamente dolore acuto o cambiamenti improvvisi della funzione.
Prodotti Utili per il Recupero Post-Operatorio della Spalla
Per sostenere la spalla durante il percorso riabilitativo, possono essere utili:
Questi dispositivi non prevengono il fallimento protesico, ma possono migliorare comfort e protezione durante la guarigione.
FAQ: Domande Frequenti sulla Protesi Totale di Spalla Inversa
Quanto dura una protesi inversa di spalla?
Gli studi più recenti indicano una sopravvivenza superiore al 90% a 10 anni, se utilizzata correttamente e senza complicanze.
Le dislocazioni sono frequenti dopo RTSA?
La frequenza varia dal 3% al 38%, a seconda delle tecniche chirurgiche, della qualità ossea e della storia clinica del paziente.
Un trauma può danneggiare la protesi?
Sì, traumi diretti o indiretti possono causare mobilizzazione dei componenti, come dimostrato nel caso analizzato.
È normale sentire “click” o rumori meccanici?
Rumori occasionali possono essere fisiologici, ma se associati a dolore o instabilità richiedono una valutazione medica.
Quando iniziare la fisioterapia?
Generalmente dopo la fase di immobilizzazione iniziale, seguendo lo schema prescritto dall’ortopedico.
Approfondimento Clinico: Come Riconoscere i Segni di Fallimento Meccanico
I campanelli di allarme principali includono:
- dolore improvviso o crescente,
- limitazione del ROM dopo un periodo stabile,
- instabilità percepita durante le attività quotidiane,
- rumori articolari nuovi e ripetuti,
- radiografie che mostrano variazioni nella posizione della glenosfera.
Il riconoscimento precoce permette interventi meno invasivi e migliori risultati clinici.